Смещение ребер грудной клетки – Деформации грудной клетки — лечение, симптомы, причины, диагностика
Деформации грудной клетки — лечение, симптомы, причины, диагностика
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.

Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
www.dikul.net
причины, виды, лечение, упражнения, код МКБ 10
Такое тяжелое заболевание, как деформация грудной клетки подразумевает довольно-таки серьезное изменение ее формы, которое может быть приобретенным или врожденным. Данная патология может вызвать серьезное нарушение работы практически всех органов грудной клетки, то есть сердечной, дыхательной и сосудистой систем. Нужно отметить, что деформации грудной клетки развиваются примерно у 2% детей. Пока ребенок еще слишком мал, такая патология не заметна. Однако по достижению ребенком 3 лет данное отклонение становится наиболее явным.
О деформациях грудной клетки у детей подробнее читайте здесь.
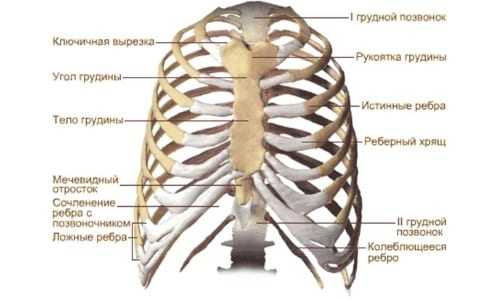
Виды деформации грудной клетки
В медицине существуют определенные классификации деформации грудной клетки.
О нормальных и патологических формах грудной клетки читайте здесь.
Воронкообразная
К примеру, вид столь тяжелой патологии может быть воронкообразный. Такая форма является наиболее распространенной. Она в большинстве случаев характеризуется впалой и немного вдавленной грудной клеткой. Подвержены развитию данного отклонения мальчики, так как у многих детей младшего школьного возраста наблюдаются проблемы со здоровьем на фоне развития легочной эмфиземы. При более тяжелой форме заболевания может появиться понижение или повышение давления, сложное искривление позвоночного столба, а также очень серьезное нарушение в работе таких важных органов, как, например легкие и сердце.
Килевидная
Используя код мкб 10, который представляет собой официально принятую международную классификацию болезней, каждый желающий сможет узнать, что существует так называемая килевидная форма деформации, при которой грудная клетка довольно-таки сильно выступает вперед. Постепенно данная патология может проявиться намного сильнее, но она не оказывает губительного влияния на внутренние органы и позвоночник. Тем не менее, при таком заболевании сердце может принять каплевидную форму, а у больного наблюдается быстрая утомляемость, одышка и учащенное биение сердца.

Плоская
Рассматривая существующие сегодня виды деформаций грудной клетки стоит выделить плоскую форму. Данное отклонение по большей степени присуще детям, которые имеют так называемое астеническое телосложение (длинные конечности, высокий рост и узкие плечи). Именно эта форма деформации обуславливает наличие часто возникающих болезней простудного характера и отставание ребенка в развитии.
Выгнутая
Довольно редкой является выгнутая патология, при которой грудная клетка выпирает, и которую в медицине чаще всего называют синдромом Куррарино-Сильвермана.
Расщелина груди
В соответствии с международной классификации существующих сегодня болезней выделяют наличие деформации, которая представляет собой частичную или полную расщелину груди. Однако данная патология встречается крайне редко. Довольно тяжелая врожденная деформация грудной клетки с течением времени постепенно усугубляется. Ее главная опасность в том, что передняя часть сердца не защищается ребрами, а располагается под кожей. Из-за этого можно даже просмотреть биение данного органа. Именно эта форма недуга требует проведения хирургической операции.
Синдром Полланда
И, наверное, самым редким считается так называемый реберно-мышечный дефект, который называется синдром Поланда.

Эта тяжелейшая патология характеризуется не только серьезной деформацией грудной клетки, но и наличием существенных изменений в позвоночном столбе, внутренних органах и мышцах. При развитии этой патологии могут сместиться ребра и позвоночник. Большее количество неудобств доставляет так называемая асимметричная плоско-вогнутая деформация, которая бывает задней, передней или боковой.
Основные причины возникновения
Среди наиболее распространенных причин развития столь тяжелого недуга являются приобретенные патологии и врожденные дефекты. Это может быть наличие эмфизематозной грудной клетки, которая развивается на фоне появления легочной эмфиземы. Помимо этого, деформация может появиться из-за ранее перенесенных заболеваний плевры, которые имеют хронический характер.
Однако наиболее частой причиной появления столь серьезной патологии являются генетические факторы, которые постепенно закладываются именно в то время, когда малыш находится в утробе матери. На развитие такой патологии в определенных случаях влияют такие распространенные недуги, как, например, туберкулез, рахит, сколиоз, различные травмы и определенные болезни легких.
Особенности симптоматики
Данное заболевание обуславливает наличие существенного смещения всех органов, находящихся в грудной полости, что приводит к слишком частому сердцебиению и затруднению дыхания. Достаточно частые симптомы патологии выражены вегетативными расстройствами, ослаблением иммунитета, а также довольно существенным отставанием в физическом развитии.

Во время развития заболевания у больного могут появиться нарушения функционирования дыхательной, сосудистой и сердечной систем, сколиоз, кифоз. Из-за западения грудины может проявиться асимметричная осанка, что является признаком развития бокового искривления позвоночного столба. Помимо этого, в ходе исследования медик может выявить патологический процесс, проходящий непосредственно в области желудка. Если увеличивается грудная полость, постепенно слабеют диафрагмальные отверстия, что в будущем приводит к развитию грыжи.
Какие существуют способы диагностики заболевания?
Чтобы правильно диагностировать недуг специалисты используют МРТ грудной клетки. Данная процедура дает 100 % диагностическую картину. Инструментальная диагностика заболевания может включать в себя проведение рентгенографии груди, что помогает выявить степень развития патологии. С помощью более современной компьютерной томографии (подробнее здесь) медики могут исследовать смещения средостения, костные дефекты и просмотреть степень сдавливания легких.
Магнитно-резонансная томография позволяет получить наиболее обширную информацию обо всех патологических процессах, которые происходят в костных и мягких тканях. Если имеется подозрение на нарушение работы сердца и легких, лечащий врач может рекомендовать провести рентген органов, эхокардиографию, сердечный мониторинг с помощью метода Холтера.
Как исправить деформацию грудной клетки
Правильно и своевременно лечить деформацию грудной клетки можно с помощью самых разных методов. В данном случае все зависит от ее формы, степени развития, а также от того, имеются ли нарушения в дыхательной, сосудистой и сердечной системах.

В домашних условиях вполне успешно можно использовать самые современные фармацевтические методы лечения. Однако такое лечение не способствует коррекции достаточно большого количества нарушений. Лекарственные препараты используются только лишь для того, чтобы как можно быстрее убрать многие болезненные симптомы тяжелейшей патологии. В том случае, если деформации не слишком большие, это дает предполагать, что болезнь находится только лишь на первой стадии. В этом случае используют давно известные и эффективные консервативные методы.
Правильное лечение в домашних условиях деформации грудной клетки подразумевает использование специальных упражнений. Помимо этого, медик может рекомендовать массаж грудной клетки, физиотерапевтические процедуры, плавание, ношение специального корсета.
Если медик рекомендовал пациенту выполнение такой процедуры, как, например, лечебная физкультура, то только он должен подобрать наиболее эффективные упражнения, которые помогут постепенно устранить боль. При выполнении массажа рекомендуют соблюдать определенные правила. К примеру, перед началом лечебной процедуры пациент должен обязательно сделать несколько расслабляющих упражнений или принять теплую ванну.
Сам массаж проводят непосредственно в патологических областях. Именно в месте деформации, где появилось уплотнение, массажист выполняет легкие и поглаживающие движения, а в участках имеющейся выпуклости сильнее надавливает руками. Все массажные упражнения можно использовать только после согласования с лечащим врачом, который выполнил диагностику состояния больного. Массаж проводит только квалифицированный специалист.
При наличии так называемой воронкообразной патологии, которая чаще всего бывает врожденной, используют наиболее действенный метод вакуумного колокола. В ходе его применения создается вакуум непосредственно над воронкой, что помогает постепенно вытянуть ее наружу. В том случае, если данный метод не дает ожидаемого результата, специалисты могут назначить пациенту проведении такой процедуры, как, например, стернохондропластика. Ее применяют для выполнения лечения болезней у детей в возрасте 6 — 7 лет. В ходе данной процедуры хирург вводит пластину посредством иссечения реберных хрящей и небольших надрезов на груди. В любом случае после выполнения этой манипуляции на теле пациента остаются шрамы, однако данный метод является самым эффективным, и родителям малыша не нужно будет думать о том, как исправить дефект грудной клетки.
При наличии деформации, находящейся на 2 и 3 стадии развития, используют только проверенные временем хирургические способы лечения. Наиболее популярным в данном случае является так называемое малоинвазивное оперативное вмешательство с применением метода Насса. Перед его выполнением врач обязан рассказать о том, как убрать болевой синдром для того, чтобы операциия прошла успешно. Главное преимущество данной процедуры в том, что после нее на теле пациента отсутствуют шрамы. Суть данного метода заключается в выполнении очень маленьких разрезов. Затем в них вставляют специально изготовленные металлические пластины, которые способствуют выпрямлению деформированной грудной клетки. Эти пластины ставят примерно на 4 года, пока грудина не примет естественную форму.
Меры профилактики
Чтобы защитить от деформации грудную клетку, нужно стараться избавить ее от ожогов и тяжелых травм. Очень важно своевременно избавляться от различных хронических болезней легких.
Например, ребенок должен в школьном возрасте укрепить позвоночные мышцы, каждый день выполнять вполне простые упражнения лечебной физкультуры, качать пресс и заниматься спортом. Таким образом, можно держать мышцы в тонусе, что поможет защитить грудную часть от искривления. Следует помнить, что грудная деформация является очень опасным недугом, наличие которого в большинстве случаев приводит к достаточно серьезным нарушениям работы внутренних органов.
spinazdorov.ru
оказание первой помощи и дальнейшее лечение

Перелом ребер со смещением – опасная травма
Одним из опаснейших последствий травм грудной клетки является перелом ребер со смещением. Обломки кости могут травмировать важные сосуды и органы.
К тому же заживление подобных повреждений происходит гораздо дольше и сложнее. Рассмотрим более подробно особенности таких травм, их признаки и причины, правила лечения и реабилитации.
Содержание статьи
Виды и особенности повреждений
Для начала разберем: какие переломы существуют в целом. Чаще всего ребра страдают в боковой и передней части ближе к 8 паре.
Это обусловлено анатомическими особенностями строения грудной клетки и различиями в прочности разных участков. Здесь кость имеет наибольший изгиб, а значит и подвергается гораздо большей перегрузке при воздействии на нее.
В то же время грудина и задние ребра страдают реже. Здесь они менее выгнутые и имеют прочное соединение между частями скелета.
Различают такие виды переломов ребер:
- Без смещения. Несмотря на нарушение целостности костной или хрящевой ткани, все элементы остаются на своем естественном местоположении.
- Со смещением. Обломки меняют свое положение и смещаются относительно друг друга.
- Единичные. Трещины или переломы одного ребра или 2 — 3 ребер, но изолированные друг от друга.
- Множественные. Повреждения располагаются вразброс на разных участках. Одновременно может охватываться и левая, и правая сторона.
Признаки
Неосложненные травмы переносятся человеком гораздо легче. Они доставляют не так много трудностей и не требуют специфических мер для устранения последствий. Смещения же способны вызывать множество осложнений как на начальном этапе, так и непосредственно в ходе лечения.
Достоверно выявить такую травму можно только после прохождения рентгеновского обследования. Однако некоторые признаки могут указать на проблему еще до приезда врачей «скорой помощи».
Наиболее вероятными симптомами такой травмы являются:
- сильные боли, особенно при попытке вздохнуть или при малейшем движении;
- одышка;
- кашель, сопровождающийся кровохарканием;
- изменение формы грудной клетки;
- видимое изменение положения костей, выпирание обломков;
- искажение дыхательных движений, отставание или западание поврежденной стороны;
- при аккуратном прощупывании ощущаются обломки, боль становится невыносимой, присутствует костная крепитация;
- при прослушивании с травмированной стороны может отсутствовать характерный для дыхания звук.
Чтобы установить точное расположение перелома и его сложность, необходимо незамедлительно обратиться за квалифицированной медицинской помощью.
Причины
Смещение ребер может произойти как непосредственно в сам момент получения травмы, так и после него. Неправильные действия после получения повреждения порой могут быть более опасными, нежели первичные факторы воздействия.

Смещение costa при переломе может произойти как в момент травмы, так и после нее, в том числе, при неправильно оказанной медпомощи.
Таким образом, причиной образования смещения ребра может стать:
- сильный удар в грудную клетку, бок или со стороны спины;
- оказание чрезмерного давления на ребра человека;
- ранение холодным или огнестрельным оружием, прочие открытые травмы;
- падение с высоты или на выступающий предмет;
- движение после повреждения кости;
- наложение тугой иммобилизующей повязки на грудную клетку;
- неосторожное прощупывание поврежденной области;
- попытка самостоятельно вернуть обломки в правильное положение.
До получения рентгеновского фото или КТ категорически запрещается производить какие-либо манипуляции, особенно если вы не обладаете достаточной квалификацией в этом вопросе. В противном случае можно спровоцировать лишь ухудшение ситуации и запустить механизм развития опасных для жизни человека осложнений.

В условиях стационара больному с травмой ребер сразу проводят КТ или рентген.
Последствия и осложнения
Наиболее опасным последствием является смещение отломков в сторону органов и сосудов. Именно это становится причиной множества осложнений.
В частности, возможно развитие таких проблем:
- Пневмоторакс. Кости задевают плевру, а воздух, поступающий в рану, скапливается между листами этой оболочки. В итоге воздушный пузырь блокирует нормальную работу легких.
- Гемоторакс. Травмирование кровеносных сосудов и мягких тканей приводит к образованию скопления крови в плевральном пространстве. Крупная гематома может спровоцировать воспаление или спад активности сдавленного легкого.
- Пневмония. Невозможность нормально вздохнуть приводит к ограничению вентиляции легких. Застойные процессы являются причиной воспалительного процесса в органах дыхания.
- Подкожная эмфизема. Некоторые переломы могут сопровождать скоплением воздуха в подкожной клетчатке.
- Повреждения внутренних органов. Осколки могут смещаться внутрь грудной клетки, провоцируя повреждения легких, печени, селезенки, сердца, а также вызывать разрывы мышц.

Пневмоторакс
Особенности диагностики и лечения
Чтобы не допустить развитие осложнений и обеспечить правильное сращивание костей, необходимо обратиться за помощью в травматологическое отделение больницы. Предварительно врач осматривает пациента и назначает ему необходимые диагностические процедуры.
Могут потребоваться такие обследования:
- рентгенография;
- флюорография;
- ЭКГ;
- УЗИ внутренних органов;
- КТ.
Если были выявлены осложнения, предпринимается необходимый перечень усилий для их устранения. При пневмотораксе и гемотораксе производится аспирационная пункция для откачки скопившегося воздуха или крови. При более серьезных последствиях травмы может потребоваться хирургическое вмешательство с восстановлением целостности мягких тканей и органов.
Так как имеется смещение костных отломков, важно вернуть им естественное положение. Для этого также требуется проведение операции. Чтобы осколки снова не сместились, их скрепляют с основой кости с помощью специальных фиксаторов.
Они изготавливаются преимущественно из медицинских сплавов и полимерных материалов. Часть креплений впоследствии будет удалена, но в некоторых случаях болты остаются внутри кости, полностью обрастая новой тканью.
Если ребра ограничивают свободное дыхание, их фиксируют на специальных вытяжителях. Особенно это актуально при флотирующих травмах.

Вытяжители
Реабилитация
После проведения всех необходимых мероприятий, необходимо направить усилия на ускорение заживления повреждений и восстановления сил пациента.
Инструкция по реабилитации представлена в таблице:
| Пункт действий и фото | Описание |
| Соблюдение постельного режима
| Необходимо исключить сильные нагрузки и больше отдыхать. В первое время движения следует минимизировать, чтобы не провоцировать смещение обломков. |
| Выполнение дыхательной гимнастики
| Такие упражнения необходимы для профилактики застойной пневмонии и улучшения дыхательной способности. |
 Прогулки на свежем воздухе | Прогулки помогают улучшить снабжение тканей кислородом и ускоряют восстановление организма. |
 Посещение физиопроцедур | Физиотерапевтические процедуры входят в обязательную программу лечения переломов, так как улучшают регенеративные процессы и стимулируют проникновение лекарственных веществ в ткани. |
| Полноценное питание
| Организму необходимо обеспечить поставку минералов, витаминов и белка. Также исключите все вредные продукты и алкоголь. |
| Подбор правильной позы для сна
| Во время сна нужно снизить давление на легкие и освободить поврежденную область от нагрузки. |
| Прием лекарств
| Врач пропишет вам противовоспалительные, обезболивающие препараты, направленные на симптоматическое лечение, а также средства, ускоряющие сращение костей. |
Как предотвратить смещение обломков
В некоторых случаях вполне возможно предотвратить смещение ребер и сопутствующие осложнения.
Если вы заподозрили перелом, соблюдайте такие правила:
- не совершайте лишних движений;
- не прощупывайте самостоятельно поврежденную область;
- не пытайтесь вернуть видимые смещения в правильное положение;
- примите обезболивающее и займите удобную позицию;
- не накладывайте самостоятельно иммобилизующую повязку;
- немедленно вызовите «скорую помощь» и ожидайте бригаду парамедиков.

Главная задача пострадавшего и окружающих до приезда «скорой» — не усугубить повреждения, полученные при травме.
К сожалению, часто проблемы провоцируются в ходе оказания неправильной первой помощи или при отсутствии таковой вообще. Подробнее о переломах со смещением смотрите в видео в этой статье.
travm.info
Деформация грудной клетки — причины, симптомы, диагностика и лечение
Все деформации грудной клетки делятся на две группы: диспластические (врожденные) и приобретенные. Врожденные деформации встречаются реже, чем приобретенные. Приобретенные деформации развиваются вследствие различных заболеваний (хронических заболеваний легких, костного туберкулеза, рахита и сколиоза), травм и ожогов области грудной клетки.
Врожденные деформации обусловлены недоразвитием или аномалиями развития позвоночника, ребер, грудины, лопаток и мышц грудной клетки. Самые тяжелые деформации возникают при нарушении развития костных структур.
В зависимости от локализации выделяют нарушение формы передней, задней и боковых стенок грудной клетки. Выраженность деформации может быть различной: от почти незаметного косметического дефекта до грубой патологии, вызывающей нарушение работы сердца и легких.
При врожденных деформациях, как правило, изменяется форма передней поверхности грудной клетки. Нарушение формы сопровождается недоразвитием грудины и мышц, отсутствием или недоразвитием ребер.
Воронкообразная деформация грудной клетки
Нарушение формы груди, обусловленное западением грудины, передних отделов ребер и реберных хрящей. Воронкообразная грудная клетка — самый распространенный порок развития грудины. Предполагается, что воронкообразная деформация возникает из-за генетически обусловленного изменения нормальной структуры хрящей и соединительной ткани. У детей с воронкообразной грудью часто наблюдаются множественные пороки развития, а в семейном анамнезе выявляются случаи аналогичной патологии у близких родственников.
Западение грудины при этом пороке развития приводит к уменьшению объема грудной полости. Резко выраженное нарушение формы груди вызывает искривление позвоночника, смещение сердца, нарушение работы сердца и легких, изменение артериального и венозного давления.
В травматологии выделяют три степени воронкообразной деформации:
- I степень. Глубина воронки менее 2 см. Сердце не смещено.
- II степень. Глубина воронки 2-4 см. Смещение сердца до 3 см.
- III степень. Глубина воронки 4 см и более. Сердце смещено более чем на 3 см.
Симптомы
У новорожденных и детей младшего возраста деформация мало заметна. Западение ребер и грудины усиливается во время вдоха (парадокс вдоха). По мере роста ребенка патология становится более выраженной и к 3 годам достигает максимума. Дети с этой врожденной патологией отстают в физическом развитии, страдают вегетативными расстройствами и частыми простудными заболеваниями.
В последующем деформация становится фиксированной. Глубина воронки постепенно увеличивается, достигая 7-8 см. У ребенка развивается сколиоз и грудной кифоз. Выявляется уменьшение дыхательных экскурсий грудной клетки в 3-4 раза по сравнению с возрастной нормой. Нарастают нарушения со стороны сердечно-сосудистой и дыхательной системы.
С целью диагностики изменений сердца и легких, обусловленных деформацией грудной клетки, пациенту проводят целый комплекс обследований: рентгенографию легких, эхокардиографию, ЭКГ и др.
Лечение
Консервативная терапия при этой врожденной деформации грудной клетки неэффективна. При II и III степенях деформации показана оперативная реконструкция грудной клетки для создания нормальных условий для работы сердца и легких. Операции проводятся по достижении ребенком возраста 6-7 лет. Желаемого результата травматологам удается добиться только у 40-50% пациентов.
В последние годы для лечения этого порока развития используется метод двух магнитных пластин. Одну пластинку имплантируют за грудину, вторую устанавливают снаружи на специальном корсете. Наружный магнит подтягивает внутреннюю пластинку кпереди, постепенно устраняя таки образом деформацию грудной клетки пациента.
Килевидная деформация грудной клетки (куриная грудь)
 Патология обусловлена избыточным разрастанием реберных хрящей. Обычно разрастаются хрящи V-VII ребер. Грудина пациента выступает вперед, придавая груди характерную форму киля. Килевидная грудная клетка сопровождается увеличением переднезаднего размера грудной клетки.
Патология обусловлена избыточным разрастанием реберных хрящей. Обычно разрастаются хрящи V-VII ребер. Грудина пациента выступает вперед, придавая груди характерную форму киля. Килевидная грудная клетка сопровождается увеличением переднезаднего размера грудной клетки.
По мере роста ребенка нарушение формы становится более выраженным, возникает значительный косметический дефект. Внутренние органы и позвоночник страдают незначительно. Сердце приобретает форму капли (висячее сердце). Пациенты предъявляют жалобы на одышку, быструю утомляемость, сердцебиение при физической нагрузке.
Операция показана только при нарушении функции внутренних органов и не проводится детям младше 5 лет.
Плоская грудная клетка
Обусловлена неравномерным развитием грудной клетки с уменьшением ее переднезаднего размера. Не вызывает изменений со стороны органов грудной полости.
Приобретенные деформации возникают в результате перенесенных заболеваний (рахита, костного туберкулеза, болезней легких и т.д.) Как правило, в процесс вовлекаются задняя и боковые поверхности грудной клетки.
Эмфизематозная грудная клетка
Развивается при хронической эмфиземе легких. Переднезадний размер грудной клетки увеличивается, грудь пациента становится бочкообразной. Уменьшение дыхательных экскурсий обусловлено заболеванием легких.
Паралитическая грудная клетка
Характеризуется уменьшением переднезаднего и бокового размера грудной клетки. Межреберные промежутки расширены, лопатки отстают от спины, ключицы хорошо выделяются. Отмечается ассиметричное западение под- и надключичных ямок и межреберных промежутков, асинхронное движение лопаток при дыхании. Патология обусловлена хроническими заболеваниям плевры и легких.
Ладьевидная грудная клетка
Возникает у пациентов с сирингомиелией. Характеризуется ладьевидным углублением в средней и верхней частях грудины.
Кифосколиотическая грудная клетка
Развивается в результате патологического процесса в позвоночнике, сопровождающегося выраженным изменением его формы, что подтверждается при рентгенографии и КТ позвоночника. Может возникать при туберкулезе позвоночника и некоторых других заболеваниях. Выраженная кифосколиотическая деформация вызывает нарушение работы сердца и легких. Плохо поддается лечению.
www.krasotaimedicina.ru
Искривление грудной клетки у ребенка, подростков и взрослых: лечение +Фото
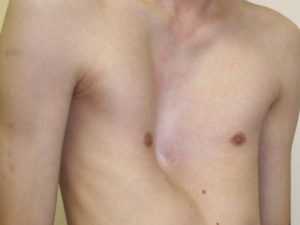 Всего лишь у двух процентов людей на Земле встречается такая патология, как врожденное искривление грудной клетки. Иные нарушения считаются уже приобретенными в подростковом или же детском возрасте. В данной статье рассмотрены все причины, симптомы и способы лечения искривленной грудной клетки.
Всего лишь у двух процентов людей на Земле встречается такая патология, как врожденное искривление грудной клетки. Иные нарушения считаются уже приобретенными в подростковом или же детском возрасте. В данной статье рассмотрены все причины, симптомы и способы лечения искривленной грудной клетки.
Вы узнаете, что следует делать для предотвращения появления искривления грудной клетки (грудного сколиоза), как избавить от нее при помощи лечебной гимнастики и как определяется степень заболевания.
Содержание статьи:
Возможно ли исправить искривленную грудную клетку?
В зависимости от степени деформации ребер и грудной клетки приходит разлад работы сердца, бронхов и легких. Из-за этого существенно нарушается защитная функция грудины, а изменения внешнего вида негативным образом отражаются на человеческой психике, особенно у детей (из-за насмешек), которые происходят практически постоянно, дети могут быть замкнуты в себе и избегать дружбы и общения. Все эти факторы очень сильно влияют на гармоничное развитие ребенка, а также и на его социальную адаптацию.
Приобретенной патологией считается сколиоз грудного отдела позвоночника. Эта болезнь образуется постепенно, все её симптомы на первых стадия не заметны, потому как внешне ответить какие-либо изменения во внешности со стороны спины человека очень проблематично.
А боли в спине (при лежачем и сидячем положении), а также увеличенную утомляемость – все это списывается на издержки профессии и образ жизни человека.
Причины образования искривления грудной клетки
Самый обычный и здоровой человеческий позвоночник обладает природным изгибом, который имеет название «физиологический кифоз».
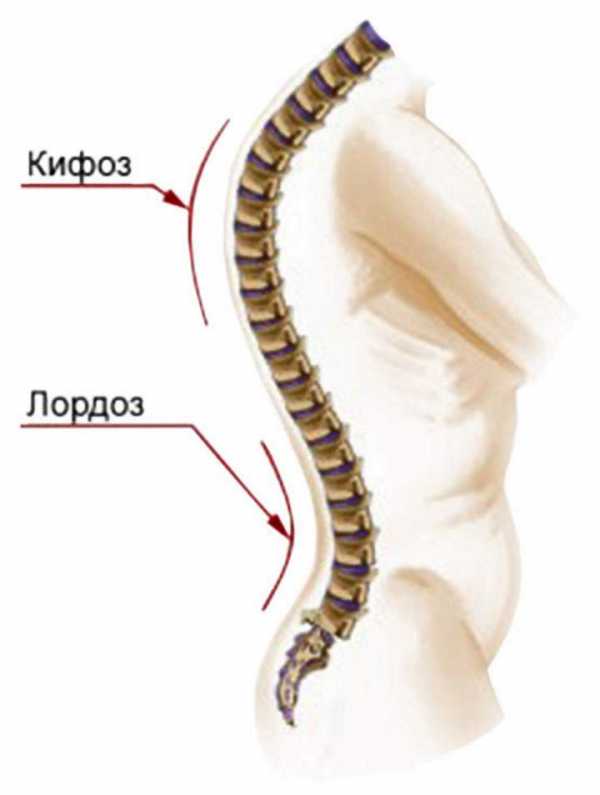 Такая форма дает возможность хребту справляться с нагрузками, испытываемыми организмом, располагаясь в вертикальном положении или же в процессе движения.
Такая форма дает возможность хребту справляться с нагрузками, испытываемыми организмом, располагаясь в вертикальном положении или же в процессе движения.
А ярко выраженный физиологический кифоз способствует патологическим искривлениям ребер, а также образованию горба. Так образуется сколиоз грудного отдела позвоночника.
Сколиозом называют патологическое изменение. Он способен образоваться абсолютно в любом отделении хребта, однако зачастую это происходит именно в зоне груди. По механизму образования он делится на неструктурный и структурный. Структурный развивается исходя из человеческого образа жизни, а неструктурный образуется вследствие различных травм позвоночника, или же иных отделений опорно-двигательного аппарата.
Причины развития сколиоза в грудной области позвоночника:
- Врожденные патологии;
- Продолжительное расположение в неестественной позе для позвоночника;
- Различные опухоли;
- Межреберная невралгия;
- Воспаления спинных мышц;
- Воспаления и опухоли спинного мозга;
- Осложнения после сифилиса и туберкулеза;
- Травмы опорно-двигательного аппарата;
- Патологии в строении костной ткани, к примеру, дефицит кальция;
- Наследственные факторы.
Зачастую установить верную причину образования и развития этой патологии не получится. Такой сколиоз называют идиопатическим. Причинами идиопатического сколиоза являются несбалансированное питание в пубертатном периоде, в момент, когда человеческий организм будет молниеносно расти и меняться, перенесенные болезни инфекционного характера, перемены в хребте, которые были вызваны продолжительным нахождением в неправильной позе.
Самым главным моментом считается обнаружение и своевременное лечение искривления грудной клетки.
Самыми первыми нарушениями будут те, которые образуются в возрасте от 12-ти до 17-ти лет (чаще у женского пола, нежели у мужского).
Место, где так называемая позвоночная дуга будет деформироваться, называют первичной дугой. Все зависит от стороны, в которую происходит процесс искривления – такого характера сколиоз разделяют на левосторонний и правосторонний, при этом левосторонний встречается намного чаще.
Все эти перемены еле заметны для родителей, однако если у их ребенка образуются боли в спине именно с одной стороны, то ребенка следует сразу показать врачу. Также советуем проводить осмотр каждые тридцать дней. Для этого хватит поставить ребенка ровно и рассмотреть, на каком уровне располагаются его плечи. Если они одинаковы, то все в порядке, однако если одно из них располагается выше второго, то необходимо сразу среагировать и использовать последующие меры, пока есть время на исправление.
Признаки заболевания и особенности его течения
Главными признаками считаются
- Очень заметные перемены в строении хребта, проявленные не только в грудном, но также и в шейном, и поясничном отделениях;
- Искривление костей тазового отделения позвоночника, разная длина ног, в основном такие нарушения встречаются при сколиозе нижнего грудного отдела хребта;
- Мышцы спины находятся в постоянном напряжении с одной стороны тела, что способно привести к образованию мышечного уплотнения, по внешнему виду напоминающий валик;
- Деформация грудной клетки, которая выражена в расширении межреберных промежутков, в целом внешне это напоминает горб, однако он будет располагаться спереди;
- Изменения в работе дыхательной и сердечно-сосудистой системы, спровоцированные нарушениям строения ребер;
- Торсия, это смещение и скручивание позвонков в участке груди, может быть определено пальпацией;
- Искривление шеи, нарушение формы головы и симметрии лица;
- Постоянные ноющие болевые ощущения в груди и спине, которые вызваны ущемлением нервных окончаний.
Степени заболевания
В основном различают четыре степени сколиоза грудного отдела, которые зависят от степени искривления и его угла:
- Легкий – если угол деформации не превышает десять градусов;
- Средний – при угле от 10-ти до 20-ти пяти градусов;
- Тяжелый – когда искривления способно достичь 50-ти градусов;
- Крайне тяжелый – отметка превышает 50 градусов.
Возможные проблемы
В начале развития заболевания дуга искривления визуализируется в одном экземпляре, а сам позвоночник принимает форму буквы С.
Если вовремя не начать лечение, то заболевание будет развиваться дальше, что приведет к увеличению искривления и дальнейшему возрождению второй дуги. Вторая дуга будет называться компенсаторной, она будет направлена в противоположную сторону.
Её образование вызвано надобностью компенсировать нагрузку на позвоночник, и равномерно распределить её по всему органу. Достаточно редко сколиоз остается в пределах грудной клетки. Зачастую он способен распространятся в область поясницы, таза и шеи. Такая деформация способна делиться на нижнегрудной и верхнегрудной сколиоз.
Диагностика заболевания
Когда патология образуется и становится уже довольно выраженной, поставить такой диагноз как сколиоз врач способен при внешнем осмотре. После этого назначаются дополнительные обследования. Рентген грудной клетки дает возможность уточнить угол искривления, а также степень деформации позвонков и ребер. В ходе проведения компьютерной томографии определяется смещение и скручивание позвонков и деформация положения органов в грудной клетке.
Для лечения сколиоза используют разные способы, но зачастую данная патология требует именно комплексного подхода, который включает в себя физические процедуры, особую лечебную гимнастику и медикаментозное лечение, если же заболевание в очень тяжелой стадии и указанных мер недостаточно, то вам потребуется проведение операции.
Лечение патологии
Лечение лекарственными препаратами дает возможность оказать лишь незначительный эффект. Большое количество препаратов направленны в основном на устранения болевого синдрома, а также снятие воспалительных процессов.
 Прием препаратов кальция также не даст вам возможность оказать должное воздействие на исправление строения грудной клетки.
Прием препаратов кальция также не даст вам возможность оказать должное воздействие на исправление строения грудной клетки.
Однако все эти медикаменты также как и физиопроцедуры, обязаны дополнять занятия лечебной гимнастикой и массажем.
В процессе таких процедур укрепляются мышцы позвоночника и спины, он постепенно выравнивается и вытягивается. Занятия проходят в медленном темпе, без каких-либо резких движений и очень серьезных нагрузок.
Проводить лечебную гимнастику нужно под контролем тренера, самому делать это не советуем. Физкультура зачастую очень болезненная, в особенности самые первые упражнения. Однако по мере выравнивания хребта боль будет отступать, а занятия смогут принести даже удовольствие.
В очень тяжелых случаях для лечения используют гипсовые корсеты, которые следует постоянно носить. Иногда образуются ситуации, когда принятые меры не дают должных результатов и заболевания продолжает прогрессировать, и степень искривления повышаться. Именно в таких моментах единственным способом будет хирургическое вмешательство. Если случай крайне тяжелый, то и операция не сможет решить вашу проблему. Тогда для стабилизации состояния пациента, а также предотвращение последующего искривления позвоночника применяют способ фиксации грудных позвонков.
Сколиоз является заболеванием, которое намного легче предотвратить, нежели лечить. В качестве мер профилактики необходимо правильно организовать рабочее место, и следить за тем, как вы сидите и держите спину.
Постель не должна быть мягкой, для подростков советуем ортопедические матрасы. Прогулки и умеренные нагрузки каждый день способны лучшим образом влиять на правильное формирование осанки ребенка.
Сбалансированный рацион и здоровое питание способно дополнить список превентивных мер по предотвращению развития искривления грудной клетки.
iplastica.ru
виды, причины и как их исправить, описание заболевания
Грудная клетка позволяет защитить внутренние органы от внешнего воздействия. Деформация грудной клетки может оказать влияние на дальнейшее развитие качественную работу органов. От чего может возникнуть деформация грудной клетки, и как это исправить далее в статье.
Какие причины деформации грудной клетки у детей и взрослых?
 Болезнь может быть вызвана следующими причинами:
Болезнь может быть вызвана следующими причинами:
- Врожденная деформация грудной клетки или полученная вследствие травмы позвоночника:
- Атрофированные тканей;
- Изменения, связанные с возрастом;
- Переломы позвоночника;
- Смещение межпозвоночных дисков;
- Опухоль;
- Остеопороз.
Врождённая
Появляется в результате неправильного развития скелета или плохой генетики во время вынашивания ребёнка. Среди причин деформации грудной клетки у детей распространён синдром Марфана. Неправильное развитие рёберных хрящей или груди становиться одной из причин болезни. В большинстве случаев деформация становиться заметна сразу после рождения. Иногда она проявляется через несколько лет.
Во время развития эмбриона может произойти дефект в соединении левого с правым зачатком, что вызовет появление щели в грудном отделе. В очень редких случаях может появиться щель всей груди совместно с пороком сердца.
Приобретённая
Она появляется вследствие болезней поражающий грудную клетку или позвоночник:
- Сколиоз;
- Опухоль рёбер;
- Туберкулёз;
- Остеомиелит в рёбрах;
- Рахит;
- Гнойное воспаление тканей в груди;
- Сильные ожоги или полученные травмы;
- Торакопластика.
Классификация деформации
Наиболее распространены воронкообразная и выступающая (килевидная) деформации.
Виды заболевания:
- Воронкообразная деформация грудной клетки очень часто встречается среди других деформаций, бывает и у детей и взрослых. Это впалая грудная клетка. Чаще всего появляется у мужчин. В тяжёлых случаях может сопровождаться проблемами с сердцем и лёгкими, нарушением артериального давления.
 Килевидная деформация грудной клетки у детей и взрослых — это выставление грудной клетки вперёд. При дальнейшем развитии деформация становиться сильнее заметнее. На внутренние органы и позвоночник она не сильно влияет. Появляется отдышка, быстрое утомление, повышается скорость сердцебиения.
Килевидная деформация грудной клетки у детей и взрослых — это выставление грудной клетки вперёд. При дальнейшем развитии деформация становиться сильнее заметнее. На внутренние органы и позвоночник она не сильно влияет. Появляется отдышка, быстрое утомление, повышается скорость сердцебиения.- Плоская грудь. Обычно появляется у людей высокого роста у которых длинные руки и узкими плечами. Её может вызвать задержка в развитии или частые простуды.
- Щель в груди. Бывает полной или не полной, а иногда смешанной. Появляется не часто. Она врождённая и со временем становиться тяжелее. Сердце становиться без защиты рёбер и его биение можно наблюдать сквозь тонкую кожу.
При этой разновидности необходимо срочное проведение операции.
- Выгнутая грудь или синдром Куррарино-Сильвермана. Редкий тип болезни.
- Синдром Поланда. Задевает рёбра, позвоночник, мышцы и соседние органы. Обычно происходит смещение позвоночника.
У болезни бывает различное местоположение:
- Спереди;
- Сбоку;
- Сзади.
По сложности патологию различают:
- I стадия — сердце не смещено. Глубина деформации до 2 см.
- II стадия — сердце смещено не более 3 см. Глубина деформации до 4 см.
- III стадия — сердце смещено более 3 см. Глубина деформации более 4 см.
Описание врожденного и приобретенного заболевания
- Врожденная патология
 Встречаются не так часто. От степени заболевания может зависеть дальнейшее развитие ее и последствия. Если своевременно принять меры можно избежать серьёзных последствий и полностью избавиться от деформации. В основном такая болезнь возникает из-за генетики. Во время формирования эмбриона появляются хрящи в грудном, спинном отделах. Плохая генетика может стать причиной их неполного развития. Грудная клетка получается непропорционального размера. Следует немедленно направиться к врачу и вовремя начать лечение. В дальнейшем деформация грудной клетки может прогрессировать и вызвать проблемы с сердцем, лёгкими их сдавливание или смещение. Возможно искривление позвоночника, торможение в развитии, повышенная утомляемость, частое возникновение простудных заболеваний.
Встречаются не так часто. От степени заболевания может зависеть дальнейшее развитие ее и последствия. Если своевременно принять меры можно избежать серьёзных последствий и полностью избавиться от деформации. В основном такая болезнь возникает из-за генетики. Во время формирования эмбриона появляются хрящи в грудном, спинном отделах. Плохая генетика может стать причиной их неполного развития. Грудная клетка получается непропорционального размера. Следует немедленно направиться к врачу и вовремя начать лечение. В дальнейшем деформация грудной клетки может прогрессировать и вызвать проблемы с сердцем, лёгкими их сдавливание или смещение. Возможно искривление позвоночника, торможение в развитии, повышенная утомляемость, частое возникновение простудных заболеваний.
- Приобретённая
Обычно это вызвано болезнью или внешним повреждением в виде травм, которые могут повлиять на боковую или заднюю часть груди. Запущенная болезнь может создать уменьшение грудной клетки, сколиоз, уменьшение пространства между рёбрами.
Лечение
Эта болезнь лечиться в зависимости от стадии развития и последствий в нарушении работы лёгких и сердца. Медикаментозное лечение позволяет устранить только симптомы болезни, а саму болезнь не вылечивает. На первой стадии можно применить терапевтические методы. В них входит массаж, ношение корсета, лечебная физкультура, физиотерапия. Они не исправят костное искривление, но способствуют поддержанию организма в хорошей форме.
 Воронкообразную патологию можно устранить с помощью вакуумного колокола. Этот метод создает вакуум над местом деформации, который втягивает воронку назад. В тех случаях, если метод не поможет, применяют стернохондропластику. Во время процедуры вводят пластину после осуществления местных надрезов в области груди и рассечения хрящей. Это эффективный метод, но после вмешательства останутся шрамы.
Воронкообразную патологию можно устранить с помощью вакуумного колокола. Этот метод создает вакуум над местом деформации, который втягивает воронку назад. В тех случаях, если метод не поможет, применяют стернохондропластику. Во время процедуры вводят пластину после осуществления местных надрезов в области груди и рассечения хрящей. Это эффективный метод, но после вмешательства останутся шрамы.
На 2 и 3 стадиях болезни может помочь только операция. В прошлом часто операция проходила по методу Равича. Он показывал хорошие результаты без осложнений, но мог нанести множество травм. В настоящем времени применяется метод Насса.
Операция при деформации грудной клетки проходит следующим образом:
На грудной клетке с обеих сторон производят разрезы шириной 3 см. В разрез вводится интродьюсер. Его проводят в подкожное пространство за мышцы. В грудном пространстве его перемещают за грудину перед перикардом. По этому пути внутрь вводят стальную пластину. Фиксация пластины выполняется с помощью фиксаторов на рёбрах. Это помогает выровнять грудную клетку до нормального состояния. По завершению операции больной на протяжении недели принимает сильные обезболивающие.
Среди фиксаторов существуют такие, которые снимаются после 3 летнего использования, а присутствуют и имплантаты, предназначенные для пожизненного применения.
Деформация грудной клетки это серьёзное заболевания требующее немедленных действий. В случае своевременного обращения к врачу, можно избежать серьёзных осложнений и дальнейшего развития болезни.Немного подробнее о деформации грудной клетки на видео:
Сейчас читают:
Сейчас читают:
beregispinu.ru
врожденное и приобретенное, способы исправления деформации ребер

По статистике, у определенной доли населения наблюдается искривление туловища. Исходя из категории заболевания, степень прогресса, наличия симптомов и многого другого, у больного начинаются проблемы с сердцем и легкими. Также, патология отчетливо проявляется физически, что приводит к серьезным психологическим отклонением. Развитие психологических факторов замкнутости и депрессии формируется у детей еще с раннего возраста, что в дальнейшем очень сильно мешает успешной социализации в обществе. Данная проблема совершенно недавно была вынесена на медицинской конференции мирового масштаба, где были предложены различные варианты и методы борьбы с данной патологией. Какие бывают виды искривлений грудины и ребер, чревато ли это дальнейшими осложнениями на здоровье пациента? Все это можно узнать, ознакомившись с данной статьей.
Почему возникает патология
Искривление грудной клетки чаще всего является врожденным заболеванием и начинает активно проявляться при росте организма. Как правило, деформирование происходит за счет недоразвитости ножек диафрагмы и четко проявляется в виде нестандартного, хаотичного дыхания.
Это может быть приобретенным заболеванием вследствие полученных травм в раннем возрасте (3-5 лет). Грудина и ребра крайне неустойчивы в столь юном возрасте и любой перелом или надкол может существенно изменить дальнейший вид грудной клетки. Разница врожденной и приобретенной причины возникновения в том, что первая совершенно не поддается лечению, а приобретенную причину с возрастом возможно устранить.
Какие дефекты приводят к искривлению ребер
Искривление грудной клетки, по своей природе возникновения делится на три категории:
- Шейная и грудная эктопия.
- Расщепление грудины.
- Врожденная неустойчивость сердца или смещение его в процессе роста организма.
Сердце не обладает защитной оболочкой из плотных тканей, поэтому в процессе роста организма оно имеет склонность расширяться и смещаться. Данная патология практически не поддается лечению. Исходя из медицинской статистики хирургов, лишь у 10% пациентов наблюдалось улучшение общего состояния. Остальные 90% практически не чувствовали улучшений даже после целого ряда операций. Это очень серьезная патология, которая относиться к разряду врожденных отклонений.
Редкие врожденные аномалии
Как уже упоминалось ранее, врожденные деформации гораздо сложнее лечатся, нежели приобретенные. Однако, существует особый подряд дефектных отклонений, а именно – врожденные аномалии.
Их насчитывается более двух десятков. В целом, они делятся на три общих категории (которые будут указаны ниже), но имеют некоторые характерные свойства, различающие их между собой.
Итак, какие существуют редкие виды деформаций:
- Врожденная расщелина грудины. Судя по медицинской практике, данный дефект встречается наиболее часто. Он проявляется при врожденной мальформации. Грудь пациента расщеплена, иными словами – раскрыта.
- Реберно-мышечный дефект. Угроза состоит в том, что искривленная грудина может негативным образом воздействовать на сердце и органы дыхания. Часто искривление грудной клетки проявляется в сердечной деятельности. В медицине, подобный дефект называется синдром Поланда.
- Выгнутая грудная клетка. Довольно редкая аномалия. Причины возникновения практически не выяснены из-за отсутствия должных исследований. В медицине носит название синдром Куррарино-Сильвермана.
Помимо вышеперечисленных аномалий, существуют их подтипы, которые незначительно различаются между собою. Каждый из дефектов грудной клетки потенциально опасен для здоровья человека и носит прямую угрозу для дальнейшего полноценного развития больного.
Виды искривлений
Видов искривлений не так уж и много. В целом, они делятся на три основные группы. Каждая из них относится к разряду врожденных патологий и представляет угрозу для жизни пациента.
Итак, рассмотрим их:
- Воронкообразная деформация. «Мягкая» патология. Она характерна впалой внутрь грудью. Создается впечатление, будто грудная клетка была намеренно вдавлена внутрь тяжелым предметом. В народе болезнь носит название «грудь сапожника».
- Килевидная. Противоположность вышеприведенной деформации. Грудь выпирает наружу, создается впечатление, что у человека вместо грудной клетки киль от лодки. Патология не отличается особой тяжестью в симптомах, но очень негативно влияет на сердечно-сосудистую деятельность организма. Более того, чрезмерно обширная грудина может повлечь за собой увеличение и смещение сердца, а также сбои в работе дыхательной системы. Однако аномалию можно вылечить, и среди всех категорий она не несет опасности для жизни.
- Плоская грудная клетка. На первый взгляд кажется, будто человек абсолютно ровный, без каких-либо характерных выпуклостей в области грудины. Это опасная патология, так как ребра находятся острыми краями внутрь. При сильном падении или внезапной травме, острие ребра может пробить легко или сердце. Аномалию очень сложно вылечить.
Медицина долгие годы пытается разработать способы борьбы с дефектами грудной клетки, но на данный момент, лишь 15-20% больных ощущают облегчение после проведения операции.
Деформация ребер и методы исправления недуга
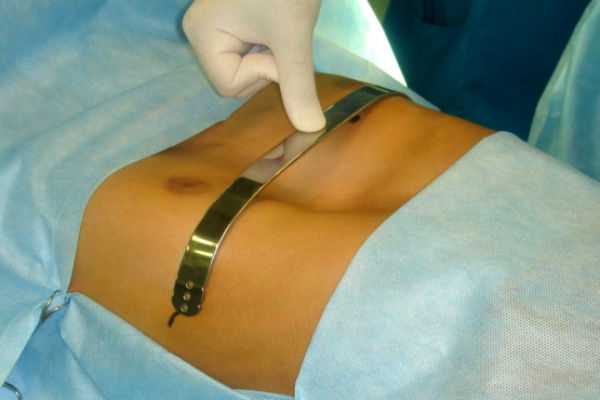
Составление процесса лечения будет во многом зависеть от отклонений в функциональности сердца и органов дыхания. Врачи рекомендуют консервативный метод лечения, который состоит из лечебно-физической культуры, различных корректирующих массажей, ношения специальных корсетов. Данный способ лечения отличается тем, что не требует прямого хирургического вмешательства. Стоит помнить, что деформация ребер очень тяжкая патология, однако способы решения проблемы существуют.
При более острой форме патологии (к примеру, плоская грудная клетка), консервативное лечение оказывается бессильным. Можно стабилизировать и корректировать состояние больного, приостановить процесс развития и сохранить работу органов, расположенных в грудине посередине.
Врачи до последнего стараются не прибегать к экстренной терапии, включающей в себя прямое хирургическое вмешательство. Последствия и весь ход операции совершенно невозможно предсказать заранее. Многое зависит от работы сердца больного, состояния органов дыхания на текущий момент и общего состояния пациента на момент проведения операции.
Хирургическое лечение
Лечение с помощью хирургии необходимо лишь в том случае, когда патологии совершенно не поддаются воздействию консервативных методов. Также показанием к хирургическому лечению служит активное прогрессирование аномалии и возрастание угрозы для сердца и органов дыхания.
Как правило, используется метод элевационной торакопластики по Нассу. Этот способ рассчитан на увеличение объема плевральных полостей и пространства для легких.
В отдельных случаях, возможна совершенно иная операция – прямая деформация ребер с целью стабилизации и установления их на нужной позиции. Проще говоря, травматолог ломает, а после корректирует и устанавливает ребра на необходимой позиции. Стоит заметить, что процедура не отличается гуманностью и показана лишь в острейших случаях, если присутствует прямая угроза жизни человека.

Также показанием к хирургическому лечению становится затруднение дыхательной деятельности. Особенно четко это проявляется у детей возрастом до 12 лет. С особой осторожностью хирурги принимаются за врожденные патологии второй и третьей категории.
Что касается реабилитации, то она составляет от 1 до 3 месяцев после проведения операции. Она заключает в себя целый ряд процедур, которые назначаются по усмотрению лечащего врача.
Покидать больницу строго запрещается, так как хирург должен наблюдать за процессом на протяжении всего восстановительного периода. Если происходила корректировка расположения ребер, то врач должен удостовериться в том, правильно ли срастаются ребра.
Упражнения
Деформация ребер может лечиться с помощью упражнений. Однако, это возможно лишь при килевидной деформации грудной клетки.
Первым делом, упражнения направлены на тренировку правильного дыхания. Ноги отводятся назад, производятся наклоны вперед с разведением рук. На вдохе делается движение, на выдохе – возвращение в исходное положение. Упражнения должны выполняться исключительно под наблюдением инструктора.
Еще одно упражнение выполняется, лежа на спине. Поочередно сгибаются и разгибаются стопы. Далее необходимо развести руки, согнуть правую ногу (с нее начинается упражнение) и прижать колено к туловищу. Данная процедура схожа по выполнению с «велосипедом».
Комплекс упражнений назначается врачом при необходимости и является более реабилитационным методом, нежели лечебным. Однако, в некоторых случаях именно упражнения приносят максимальный эффект и значительно замедляют процесс прогрессирования болезни.
Искривление грудной клетки — страшная и серьезная патология. С каждым годом, исходя из статистики медиков, все больше людей рождаются с наличием данной патологии или категорической предрасположенностью к ней. Лечение рекомендуется проводить в раннем возрасте, пока кости полностью не окрепли. Врачебное вмешательство в более позднем возрасте будет осложнено целым рядом факторов, возникших в процессе прогрессирования болезни.
Автор: Дмитрий Козлов
myplastica.ru





 Килевидная деформация грудной клетки у детей и взрослых — это выставление грудной клетки вперёд. При дальнейшем развитии деформация становиться сильнее заметнее. На внутренние органы и позвоночник она не сильно влияет. Появляется отдышка, быстрое утомление, повышается скорость сердцебиения.
Килевидная деформация грудной клетки у детей и взрослых — это выставление грудной клетки вперёд. При дальнейшем развитии деформация становиться сильнее заметнее. На внутренние органы и позвоночник она не сильно влияет. Появляется отдышка, быстрое утомление, повышается скорость сердцебиения.